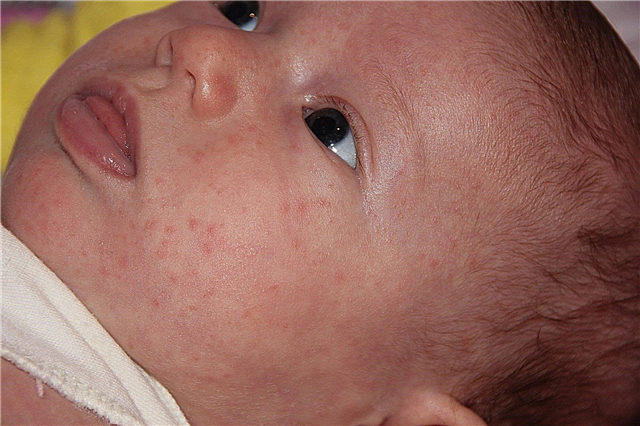
I et forsøk på å bli født, tar barnet seg gjennom morens fødselskanal, og denne prosessen går ikke alltid greit. Ved naturlig fødsel passerer den nyfødte gjennom benringen i det store og små bekkenet. Babyens hodeskalleben er fremdeles skjøre, og med betydelig motstand kan det dannes et cephalohematom.
En cephalohematom er en samling blod mellom hodeskallebenet og periosteum. Periosteum er en tynn plate med bindevev som dekker beinet tett langs hele konturen. Ved fødselstraumer blir periosteum løsrevet fra beinet ved akkumulert blod.
Denne sykdommen er ganske vanlig og forekommer hos nyfødte i 0,2 - 2,5% av tilfellene.
Årsaker til cefalohematom hos nyfødte
Under fødsel forskyves hodet på hodet og periosteum fra beinene i hodeskallen, noe som resulterer i skade på de subperiosteale karene (kar som går fra periosteum til beinene i hodeskallen). Slik dannes en blødning over beinet.
Årsakene til dannelsen av cefalohematom kan være fra både fosteret og moren.
Fra morsiden:
- anatomisk eller klinisk smalt bekken (avvik mellom størrelsen på fosterhodet og størrelsen på moderens bekken);
- raskt eller langvarig arbeidskraft;
- bruk av obstetriske hjelpemidler (tang, vakuumavsugere) under fødselen;
- diskoordinering av arbeidsaktivitet;
- eksostoser (beinvekst) i bekkenbenet, fikk brudd i bekkenbenet;
- kvinnen i fødsel er over 35 år.
Fra siden av fosteret:
- stor kroppsvekt (mer enn 4000 g);
- patologisk presentasjon av fosteret (ansikts, tverrgående, bekken);
- intrauterin misdannelser (hydrocefalus);
- forlengelse på mer enn 40 uker (bein i fosterskallen blir tette, noe som reduserer deres evne til å konfigurere under fødsel).
En mer sjelden årsak til cefalohematom er fosterhypoksi, som skyldes sammenfiltring eller kompresjon av navlestrengen, tungetrekking, aspirasjon av fostervann.
Noen ganger kan subperiosteal blødning være det første tegn på blodsykdommer med økt blødning hos en nyfødt (hemofili, von Willebrand sykdom).
Klinisk manifestasjon av cefalohematom
Ved undersøkelse ser cephalohematom ut som en normal hevelse på babyens hode. Det kan vises 2-3 timer eller 2-3 dager etter fødselen.
 Størrelser kan variere fra 3 til 10 cm i diameter. Ved palpasjon (følelse) er svulsten myk, elastisk, langs kantene er det en tett møne - dette er et fortykket periosteum.
Størrelser kan variere fra 3 til 10 cm i diameter. Ved palpasjon (følelse) er svulsten myk, elastisk, langs kantene er det en tett møne - dette er et fortykket periosteum.
Cephalohematomas går aldri utover ett bein. Flere hematomer som påvirker to eller flere deler av hodet er svært sjeldne. Samtidig vil babyens generelle tilstand ikke lide hvis han ikke har samtidig patologier.
Tildele flere grader av cefalohematom:
- 1 grad - diameteren på hematom er 4 cm eller mindre;
- 2. grad - fra 4,1 til 8 cm;
- Grad 3 - diameter 8 cm eller mer. Med flere hematomer oppsummeres det totale arealet av blødninger.
Ved lokalisering skilles parietal, frontal, occipital og temporal cephalohematom.
En kombinasjon av cephalohematom med andre skader er mulig:
- med et brudd på hodeskallen;
- med hjerneskade (hjerneblødning, epidural hematom).
Diagnostikk
For diagnosen cefalohematom er det tilstrekkelig med en fysisk (ekstern) undersøkelse og anamnese (hvordan graviditeten og fødselen fortsatte).
Det er likevel viktig å stille en differensialdiagnose med en generisk svulst, blødning under aponeurose, hjernebrokk.
I motsetning til cefalohematom har en generisk svulst (ødem i det subkutane vevet) og subgaleal blødning ved palpasjon en tett pastaaktig konsistens, har ikke klare tette grenser og kan okkupere området av flere bein. En hjernebrokk er et fremspring i hjernehinnene, og noen ganger et stykke hjernevev gjennom fontanellen eller suturene i hodeskallen.
Fra tilleggsmetoder søke om:
- et kraniogram (røntgen av hodeskallen) for å utelukke beinskader i frontale og laterale projeksjoner;
- nevrosonografi (oppdager lesjoner i hjernen);
- Ultralyd av cephalohematom (lar deg bestemme den nøyaktige størrelsen, ekskluderer hjernebrokk);
- computertomografi (brukes hvis det er mistanke om skade på hjernevev).
Cephalohematom hos nyfødte og dets behandling
For små cephalohematomas velges en konservativ behandlingsmetode - de venter på at hematom skal løse seg selv. Foreskrive kalsiumglukonat og Vikasol for å styrke veggene i blodårene og stoppe blødningen. I gjennomsnitt tar lysis (resorpsjon) av et hematom 1 - 2 måneder.
 Du kan øke hastigheten på prosessen med Troxevasin gel. Legemidlet er godkjent for bruk hos barn fra fødselen, det påføres 2 ganger om dagen i hodebunnen.
Du kan øke hastigheten på prosessen med Troxevasin gel. Legemidlet er godkjent for bruk hos barn fra fødselen, det påføres 2 ganger om dagen i hodebunnen.
Det er også en kirurgisk behandlingsmetode - punktering av cephalohematom hos nyfødte. Det er indikert for store hematomer (80 mm og mer). Prosedyren varer ca. 10 minutter og krever ikke innleggelse på barnet.
Huden behandles med en antiseptisk oppløsning, et cefalohematom punkteres med en sprøyte og blod evakueres fra det subgaleale rommet.
Etter å ha fjernet nålen blir punkteringsstedet behandlet med et antiseptisk middel, og et aseptisk bandasje påføres.
Hvis årsaken til cefalohematom er en blodsykdom med nedsatt koagulasjon, er det først og fremst nødvendig å begynne behandling av den underliggende sykdommen.
Cephalohematom hos nyfødte og dets konsekvenser
Ossifisering av cefalohematom
7 dager etter utbruddet av cefalohematom, kan det erstattes med tett bindevev, noe som resulterer i deformasjon av bein. Mangelen er bare kosmetisk og forårsaker ingen helseskader. Når barnet vokser opp, vil mangelen ikke engang merkes.
Anemi
Hvis cephalohematom er stor nok, kan babyen utvikle post-hemorragisk anemi. Siden volumet av sirkulerende blod hos et barn er lite, kan blødning forårsake endringer i perifert blod.
Vanligvis er anemi mild og krever ikke ytterligere behandling. Uten fortsatt blødning vil hemoglobin komme seg over seg selv over tid.
Gulsott
Med en stor størrelse cefalohematom og med sin raske resorpsjon øker nedbrytningen av erytrocytter, noe som fører til en økning i bilirubin.
Babyens kropp har ikke tid til å fjerne den helt, og bilirubin avsettes i det myke vevet, noe som får huden og synlige slimhinner til å bli gule. Denne tilstanden er midlertidig, ligner på fysiologisk gulsott og krever ikke ytterligere behandling.
Suppuration av cephalohematom
I tilfelle sedimentering eller skade på cephalohematom, kan infeksjonen og dannelsen av en purulent prosess forekomme. Denne komplikasjonen er sjelden, men en av de mest formidable. Tross alt kan den inflammatoriske prosessen til myke vev i hodet hos en nyfødt lett passere til hjernevevet.
Når suppuration oppstår, blir huden over hematom rød, ødematøs, kroppstemperaturen stiger til 38 grader Celsius, barnet blir sløv, appetitten avtar, palpasjon av cephalohematom oppstår uttalt angst.
Hvis du merker minst ett av disse tegnene hos babyen din, bør du umiddelbart oppsøke lege!
Når et cephalohematom er infisert, indikeres en nødoperasjon - åpning av abscessen. Sanering og drenering av purulent hulrom utføres, lokal antiinflammatorisk behandling foreskrives. Med rettidig tilgang til medisinsk behandling kan alle negative konsekvenser unngås.
Selve cephalohematom er ikke farlig for et barn. Det påvirker ikke nervesystemet på noen måte og forårsaker ikke en forsinkelse i nevropsykisk utvikling. Men den volumetriske utdannelsen på babyens hode gir ham ubehag, så det burde det å gi spesiell pleie for nyfødte med cefalohematom.
- For det første er det nødvendig å følge alle legens forskrifter; man bør ikke ty til uavhengige behandlingsmetoder. Ellers, i stedet for resorpsjon av hematom, kan du få en økning i blødning.
- Det er nødvendig å være veldig forsiktig med det nyfødte, og unngå skade på hodet.
- Hatter og hatter bør ikke være tett bundet på babyens hode, for ikke å skape ekstra ubehag.
- Det er viktig å overvåke størrelsen på hematom over tid. Med en gradvis økning i størrelse, kontakt lege.
- For å få babyen til å sove komfortabelt, er det spesielle elektroder som fordeler presset jevnt mellom hodets ujevne deler.
Ved å følge alle disse enkle reglene vil du redusere barnets ubehag og redusere risikoen for komplikasjoner.